1月の論文紹介まとめ
医局SNSでは適宜論文紹介を行っております。紹介する論文は、新しい論文で医局員がオモシロイと思ったものです。
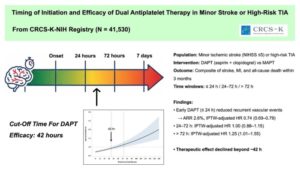
1.Timing of Initiation and Efficacy of Dual Antiplatelet Therapy in Minor Stroke or High-Risk TIAShin J, et al. Stroke. 2026 Jan 2.
※詳細は以下のリンク先をクリックしてご覧ください。
https://www.ahajournals.org/doi/10.1161/STROKEAHA.125.053343
2.Tau in Alzheimer’s disease: Shaping the future patient journey.
※詳細は以下のリンク先をクリックしてご覧ください。
https://www.sciencedirect.com/science/article/pii/S2274580725003887?fbclid=IwY2xjawPuQdVleHRuA2FlbQIxMABicmlkETFDamdOTjlxVURLbE9XUTJ0c3J0YwZhcHBfaWQQMjIyMDM5MTc4ODIwMDg5MgABHn3Tct_qtC1pfpQkUyIGSI-4VVzpEOHPTm0WAabZ1PmgMGO2mG_KeCjCpzw5_aem_XIEwkumC1RhsJo_-zI2DCg
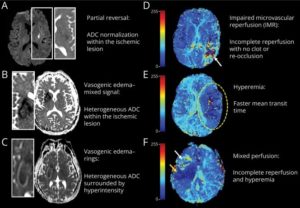
3.Early Post-Thrombectomy MRI Markers: Temporal Evolution and Association With Reperfusion and Clinical Outcome.
※詳細は以下のリンク先をクリックしてご覧ください。
https://pubmed.ncbi.nlm.nih.gov/41284954/
一覧はこちら